Как выглядит колено с жидкостью?
Жидкость в колене — что делать, как лечить?
Коленный сустав представляет собой сочленение нескольких костей, вокруг которых находится защитная капсула. Между костями расположена суставная щель, в которой находится небольшое количество жидкости. Жидкость в коленном суставе выполняет амортизирующую функцию, обеспечивая плавность движений в суставе. Но бывают патологические состояния, при которых количество суставной жидкости значительно увеличивается, что приводит к нарушению функции коленного сустава.
В норме содержание жидкости в полости коленного сустава не превышает 3 мл. Большее количество является патологическим состоянием.
Причины
Избыточная жидкость в коленном суставе собирается при следующих состояниях:
- Различные травмы – переломы, разрывы мениска или связок колена;
- Воспалительные заболевания коленного сустава – синовит, артрит, бурсит;
- Дегенеративно-дистрофические процессы в колене – артроз, кисты, гигромы;
- Аллергические реакции;
- Вирусные и бактериальные инфекции.
Способствуют возникновению патологии пожилой возраст, избыточный вес, тяжелые сопутствующие заболевания, вредные привычки, малоподвижный образ жизни.
Патология у ребенка образуется несколько чаще, чем у взрослых. Это связано с возрастными физиологическими особенностями коленного сустава.
Как выглядит
Повышенная выработка жидкости в коленном суставе начинается спустя некоторое время после начала воздействия провоцирующего фактора. Клиническая картина патологии во многом обусловлена причиной скопления жидкости в колене. Общими признаками можно считать:
- Отечность коленного сустава;
- Наличие прощупываемой припухлости на колене;
- Боли разной интенсивности;
- Ограничение объема движений в колене.
Если причиной была травма колена, на коже будет заметна гематома. При воспалении сустава наблюдается покраснение кожи, повышение местной температуры. При кистах и гигромах чаще всего образуется жидкость под коленом сзади.
Выраженность отека также зависит от причинного фактора. Наибольшая отечность характерна для травм или гнойных воспалений. Слабовыраженный отек наблюдается при артрозах.
То же касается и болевого синдрома. Если жидкость в колене скапливается вследствие инфекционного процесса, боли будут распирающими, интенсивными. Для асептических артритов и артрозов характерны острые боли, усиливающиеся при движениях.
Нахождение большого количества патологического выпота в полости колена может привести к развитию осложнений — спаечный процесс, разрушение суставных структур.
Ниже представлено фото скопления жидкости в коленном суставе.
Диагностика
Для диагностики и определения причин накопления жидкости в колене используются лабораторные и инструментальные методы:
- При прощупывании колена определяется симптом флюктуации — перемещения жидкости внутри суставной полости;
- На рентгенографии жидкость в суставе колена выглядит как затемнение в суставной полости. Определяется отек мягких тканей;
- Ультразвуковое исследование позволяет определить количество синовиальной жидкости в коленном суставе;
- Артроскопия позволяет визуально оценить состояние суставных структур, взять жидкость на исследование;
- Гистологический метод дает заключение о характере выпота.
При необходимости применяют компьютерную или магнитно-резонансную томографию.
Методы лечения
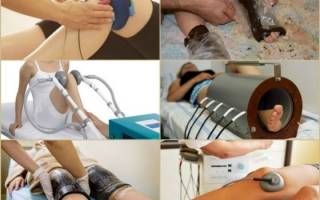
Основной способ лечения скопления жидкости в коленном суставе — это устранение ее причины, то есть терапия основного заболевания. Чтобы ускорить процесс выведения жидкости, используют компрессионный трикотаж, физиопроцедуры, народные средства, массаж и лечебную гимнастику.
В большинстве случаев лечение проводится в домашних условиях. Госпитализация в лечебное учреждение необходима при развитии тяжелого гнойного воспаления.
Компрессионный трикотаж
Иммобилизация коленного сустава необходима для обеспечения покоя конечности, что позволяет снизить выработку суставной жидкости. С этой целью применяются эластичные бинты и специальные бандажи-наколенники. Сустав фиксируется полностью, захватывая часть ноги над и под коленом. Бандаж носят днем, снимая на ночь.
Незначительное скопление жидкости может рассосаться само, если использовать компрессионный трикотаж. Но если количество выпота превышает 20 мл, требуется проводить более серьезное лечение.
Лекарственные средства
Медикаментозное лечение зависит от причины, вызвавшей скопление выпота. Используются разные группы лекарственных препаратов:
- Антибактериальные средства. Лечение ими назначается в том случае, если патология вызвана микробной флорой. Применяют антибиотики широкого спектра действия, в зависимости от выраженности патологического процесса вводя их внутрь или внутримышечно;
- НПВС (Нестероидные противовоспалительные средства). Показаны при любом заболевании, сопровождающимся суставным выпотом. Применяют такие препараты, как Нимика, Мелоксикам, Ибупрофен;
- Гормональные средства. Лечение кортикостероидами проводят в случае дегенеративно-дистрофических заболеваний суставов. Чаще всего применяют суспензию Дипроспан, которую вводят прямо в межсуставную щель.
Местная терапия предполагает использование рассасывающих мазей – Лиотон, Троксевазин, мазь Вишневского.
Физиопроцедуры
Опухоль колена хорошо устраняется с помощью физиотерапевтических процедур:
- Магнитотерапия;
- УВЧ;
- Импульсные токи;
- Озокеритовые и парафиновые аппликации.
Физиолечение разрешено только при отсутствии острого воспаления.

Народные средства
Лечение народными средствами является вспомогательным, оно не может заменить медикаментозную терапию. Рассмотрим несколько наиболее эффективных рецептов.
Мазь с окопником. В качестве мазевой основы берут любой животный жир – 100 грамм. Растапливают его на водяной бане, затем добавляют туда стакан измельченной травы окопника. Тщательно перемешивают, прогревают еще 10-15 минут. Используют для смазывания пораженного сустава перед сном.
Убрать жидкость из колена поможет ржаной отвар. Берут литр воды, засыпают туда стакан ржаных зерен. Доводят до кипения, варят на медленном огне еще 15 минут. Процеживают, добавляют стакан водки и стакан меда. Перемешивают, принимают по 2 столовые ложки перед едой.
Для лечения болевого синдрома применяется масло с лавровым листом. Нужно взять стакан растительного масла, подогреть его и залить им горсть измельченного лаврового листа. Смазывать больные суставы утром и вечером.
Использование народных средств должно быть согласовано с врачом, особенно если лечение проводится у ребенка.
Массаж и ЛФК
Ускорить выведение жидкости из колена помогает массаж, сочетающийся с лечебной гимнастикой. При массировании используют растирающие и разминающие движения, направленные от колена вниз и вверх. Лечебная гимнастика включает такие упражнения, как махи ногами, приседания, выпады вперед. Как и физиопроцедуры, массаж нельзя проводить при остром воспалительном процессе.
Оперативное вмешательство
Не всегда консервативное лечение позволяет полностью избавиться от жидкости в колене. Иногда приходится прибегать к оперативному вмешательству. Оно показано в следующих ситуациях:
- Травма колена с образованием большого количества осколков;
- Выраженный гнойный процесс с образованием спаек;
- Хронический синовит колена;
- Неэффективность консервативного лечения при любых заболеваниях.
Обычно проводится операция артроскопии. С ее помощью можно оценить состояние суставной полости, убрать жидкость и другие патологические элементы. При деформирующих заболеваниях показано эндопротезирование сустава.
Скопление жидкости в коленном суставе – патологическое состояние, связанное с разными заболеваниями. Патология нарушает функцию колена и может привести к тяжелым осложнениям. Требуется неотложное лечение, проводимое консервативными методами.
Как выглядит колено
Как выглядит

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Повышенная выработка жидкости в коленном суставе начинается спустя некоторое время после начала воздействия провоцирующего фактора. Клиническая картина патологии во многом обусловлена причиной скопления жидкости в колене. Общими признаками можно считать:
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Отечность коленного сустава;
- Наличие прощупываемой припухлости на колене;
- Боли разной интенсивности;
- Ограничение объема движений в колене.
Если причиной была травма колена, на коже будет заметна гематома. При воспалении сустава наблюдается покраснение кожи, повышение местной температуры. При кистах и гигромах чаще всего образуется жидкость под коленом сзади.
Выраженность отека также зависит от причинного фактора. Наибольшая отечность характерна для травм или гнойных воспалений. Слабовыраженный отек наблюдается при артрозах.
То же касается и болевого синдрома. Если жидкость в колене скапливается вследствие инфекционного процесса, боли будут распирающими, интенсивными. Для асептических артритов и артрозов характерны острые боли, усиливающиеся при движениях.
Нахождение большого количества патологического выпота в полости колена может привести к развитию осложнений — спаечный процесс, разрушение суставных структур.
Ниже представлено фото скопления жидкости в коленном суставе.
Для диагностики и определения причин накопления жидкости в колене используются лабораторные и инструментальные методы:
- При прощупывании колена определяется симптом флюктуации — перемещения жидкости внутри суставной полости;
- На рентгенографии жидкость в суставе колена выглядит как затемнение в суставной полости. Определяется отек мягких тканей;
- Ультразвуковое исследование позволяет определить количество синовиальной жидкости в коленном суставе;
- Артроскопия позволяет визуально оценить состояние суставных структур, взять жидкость на исследование;
- Гистологический метод дает заключение о характере выпота.
При необходимости применяют компьютерную или магнитно-резонансную томографию.
Диагностические методики жидкости в колене
Как возникает перелом коленного сустава
Перлом костей колена может быть изолированным (в процесс втянута только одна кость) или комбинированным (при повреждении двух и более костей). Чаще встречаются изолированные переломы надколенника и надмыщелков бедренной кости.
Перелом надмыщелков бедра возникает при резкой вертикальной нагрузке. Например, при приземлении после прыжка на прямые ноги. Также повреждение происходит после сильного воздействия прямой травматической силы (удар по нижней части бедра). Переломы надмыщелков бедра бывают Т‐образной и У‐образной формы. Подробнее о причинах перелома надколенника читайте здесь.
Большеберцовая кость ломается по такому же механизму, как и надмыщелки бедренной кости, но существуют некоторые особенности. Люди с вальгусными или варусными деформациями коленного сустава чаще подвергаются перелому латеральной или медиальной части большеберцовой кости.
Часть малоберцовой кости, которая входит в состав коленного сустава, повреждается при прямом механизме травмы. Или комбинированно, при переломе большеберцовой кости с боковым смещением.
Существуют факторы, которые повышают риск перелома колена :
- метаболические заболевания опорно‐двигательного аппарата (ревматизм, артрит, перенесенный рахит, коллагенозы);
- нестабильность коленного сустава (возможно повреждение надмыщелков с хрящевой тканью);
- недостаток витаминов D и С;
- возраст после 45 лет (особенно у женщин в период менопаузы).
Люди, у которых на фоне нестабильности возникает перелом колена, являются очень сложными пациентами в плане лечения. В 95% случаев такой перелом сопровождается повреждением капсулы коленного сустава, разрывом связок и менисков. Подробнее о причинах и методах лечения разрыва связок коленного сустава читайте здесь.
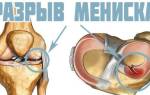
Причины возникновения проблем с мениском
В полости коленного сустава находится два хрящевых образования – мениски колена. Основное их предназначение – это амортизация при движении и защита суставного хряща. Они ограничивают лишнюю подвижность и уменьшают трение в коленном суставе.
Причины разрыва или надрыва мениска: резкий скользящий удар тяжелым предметом по колену, падение на ребро ступеньки коленной чашечкой или травма, сопровождающаяся резким поворотом голени кнаружи или внутрь.
Повторные травмы или ушибы приводят к хроническому заболеванию менископатии, а впоследствии и к разрыву мениска. В результате хронической микротравмы, подагры, ревматизма, общей интоксикации организма развиваются дегенеративные изменения мениска. Во время травмы мениск разрывается и перестает выполнять своё основное предназначение, становясь для организма практически чужеродным телом. И это тело будет медленно разрушать суставную поверхность. Неизлеченная травма переходит в деформирующий артроз, и человек нередко становится инвалидом.
Этому заболеванию больше подвержены футболисты и спортсмены игровых видов спорта, люди, проводящие большую часть рабочего времени на ногах.
Бывает, что мениск может быть поврежден и в результате комбинированной травмы, когда на колено обрушивается сильный удар и голень резко поворачивается внутрь или снаружи.
Не стоит заниматься самолечением
Некоторые люди настолько уверены в своих силах, что накладывают повязки на руку или ногу сами. Но это очень опасно и грозит серьезными осложнениями, вплоть до инвалидности. Правила наложения гипса либо специальной повязки знает только специалист. Самостоятельно пытаться лечить конечность не стоит.
Неправильная фиксация костей приведет к тому, что они будут срастаться неправильно. Даже опытный специалист не сможет провести процедуру наложения гипса правильно, если у него не будет результатов диагностики. Важным моментом при переломе костей является рентгеновский снимок. От того, какие именно данные покажет исследование, будет использован тот или иной метод лечения.
Многие считают, что в наложении гипса нет ничего сложного. Но так данная процедура выглядит лишь на первый взгляд. На самом деле все значительно сложнее. Если наложить гипс или лангет, когда нога будет в неправильном положении, это приведет к тому, что конечность срастется неправильно. Исправить подобную ситуацию можно, но для этого придется делать операцию. Поэтому, чтобы не допускать развития осложнений, необходимо обязательно обратиться к врачу.
Кроме того, не стоит расставаться с гипсом либо лангетом до того, как это будет одобрено врачом. Если специалист рекомендовал не убирать повязку определенное время, этот период времени нужно выдержать. Не нужно пытаться избавиться от гипса самостоятельно. После того, как фиксирующая повязка будет устранена, врач проводит несколько важных диагностических процедур, что позволит убедиться в отсутствии осложнений. В зависимости от того, какая именно часть ноги была повреждена, а также от степени перелома, будет отличаться время ношения закрепляющей повязки. Обычные переломы колена, голени, бедра либо стопы могут зажить за 5-6 недель. Если же речь идет о сложном переломе со смещением, гипс будет находиться на ноге минимум 3 месяца.
Симптомы патологии
Свищ – это такой искусственный канал (фото можно увидеть в интернете), который образуется под воздействием гнойно-воспалительного процесса. Он представляет собой трубчатую дорожку, через которую гной просачивается наружу.
Свищ классифицируется на внешний (соединяет внутреннюю полость с кожными покровами) и внутренний (соединяет внутренние органы). Выделяют общие и местные симптомы заболевания.
К общим относят:
- вялость;
- субфебрильная температура;
- частое возникновение респираторных и кишечных инфекций;
- снижение аппетита и массы тела;
- отечность и боли в мышцах при сопутствующей диабетической болезни.
- появление специфического отверстия;
- выделения из появившегося отверстия;
- болезненные ощущения;
- воспаление;
- гиперемия.
Общие симптомы влияют на самочувствие больного, местные – появляются в зоне патологического очага.
Главная причина послеоперационного свища – загрязнение шовного материала патогенными микроорганизмами. Вокруг шва образуются уплотнения и воспаление. Шов краснеет.
Скопление жидкости в коленном суставе: симптомы, причины и лечение
Колени имеют сложную структуру, потому что каждый день испытывают колоссальную нагрузку. Пока нет боли, человек об этом не задумывается. Любая патология влечет за собой болевые ощущения. Скопление жидкости в коленном суставе — не исключение. Если появился дискомфорт, отек или иные симптомы заболевания, следует обратиться к специалисту, сдать анализы, чтобы вовремя начать терапевтический курс.
Функции синовии в суставе
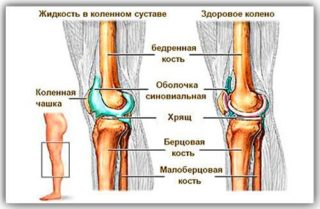
Околосуставная сумка — капсула из сухожилий и соединительной ткани. Изнутри покрыта слоем эпителия — синовиальной оболочкой. Капсульные клетки вырабатывают секрет – синовиальную жидкость, вязкую массу без цвета или с желтоватым оттенком, которая обеспечивает нормальные функции сустава.
Объем синовии в общей структуре сочленения небольшой, толщина оболочек достигает 2-3 мм. Она плотно выстилает суставы, увлажняет и смазывает хрящи. Это обеспечивает свободное сгибание-разгибание коленей, легкое передвижение. Внутрисуставная секреция – амортизатор, способный защитить коленное сочленение от повреждений.
Важная роль синовии – питание хрящевые ткани. Сам хрящ не имеет собственного снабжения кровью и лимфой, поэтому он может получать все необходимые вещества только путем диффузии синовиальной жидкости.
Жидкость в коленке должна выделяться сбалансировано. Когда по разным причинам синовия выделяется в недостаточном или избыточном количестве, происходит деформация колена, образуется отечность, припухание.
Почему скапливается жидкость в коленном суставе
Травмы, болезни коленей вызывают опухание, отеки близлежащих тканей. Из-за большого количества суставной жидкости возникает воспаление.
К факторам риска относятся:
- большая масса тела, ожирение, дающие перегрузку веса на суставы;
- пожилой возраст;
- высокий риск резких двигательных нагрузок на колени у футболистов, теннисистов, хоккеистов, которые часто подвержены травмам менисков.
Причиной скопления синовии могут стать ушибы колена и серьезные острые воспаления. Уплотняются синовиальные ткани, вырабатывается больше секрета, чем требуется по физиологической необходимости. Сустав опухает, отекает, появляется подкожная гиперемия, проявляется синяк, теряется способность нормально двигаться.
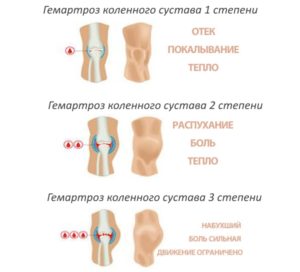
Варианты развития патологии:
- гидрартроз, когда жидкость набирается внутри околосуставного мешка;
- гемартроз, когда скапливается синовия с кровью.
Общие причины избыточного скопления суставной жидкости:
- инфекции, проникшие в структуры колена, размножаются быстро, доходя до гнойных форм;
- асептические воспаления без инфекционного агента, возникающие на фоне переохлаждения;
- иммунные воспаления аллергического или ревматического характера.
Синовиальные полости расположены не только в самом суставе, но и по его внешним сторонам. Они называются бурсами. Скопление в них излишка секрета называется бурситом.
В официальной медицине причины излишнего сбора синовиального секрета, припухания коленей, считаются конкретные заболевания:
- остеоартрозы;
- остеоартриты;
- гонартрозы;
- ревматоидные артрозы;
- артриты ревматической этиологии;
- подагра;
- инфицированный выпот со скоплением гнойного экссудата;
- проявления аллергии;
- артриты инфекционного и реактивного происхождения;
- жидкость серозной этиологии;
- дерматомиозит;
- гемофилия, вызывающая гемартроз.
Когда причину выявить невозможно, используют диагноз из МКБ-10 – идиопатический синовит.
Частыми причинами выпота в пространстве коленей становятся травмирования. Ранение любого из структурных компонентов колена без повреждения целостности кожи, куда скапливающаяся жидкость могла бы вытекать, вызывает скопление синовии в потревоженном отделе.
Лишняя жидкость в суставе колена — симптомы
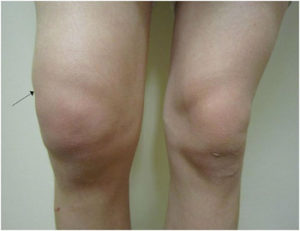
Синовит обычно затрагивает одно колено. Симптоматика проявляется неожиданно, без видимых причин. Воспаление сразу переходит в острое течение.
Перегрузки, травмы ведут к развитию воспаления, при котором симптомы не ярко выражены, а накапливаются со временем. Жидкость в суставе собирается постепенно и только со временем становится заметной, когда значительно увеличивается общая отечность.
Основные симптомы патологии:
- резкие боли в состоянии покоя и при любом движении, нарастают пропорционально увеличению объема жидкостного секрета в коленных структурах;
- ограничение амплитуды сгибания или разгибания колена;
- заметные внешние изменения – отечность, объемность, сглаживание анатомических изгибов поверхности;
- повышение общей температуры, озноб, жар.
Необходимо срочное лечение. Острый болевой синдром снимают до начала диагностических мероприятий. Основные исследования, помогающие установить диагноз:
- биохимический анализ крови;
- артроскопия для забора суставной жидкости на гистологию и лабораторное исследование;
- рентгеноскопические снимки;
- МРТ.
Результаты анализов и инструментального обследования определяют терапевтическую тактику.
Лечебные мероприятия
Лечение при скоплении синовиальной жидкости в коленном суставе имеет два направления:
Консервативный метод лечения медикаментами предполагает комплексный подход:
- иммобилизация поврежденной ноги; строгое соблюдение постельного режима: коленный сустав находится в полусогнутом положении с упором нижней подколенной части на подушку, валик;
- наложение эластичной повязки, чтобы исключить прогрессирование накопления жидкости;
- прием нестероидных противовоспалительных лекарств для купирования болевого синдрома, снятия воспаления, стабилизации структуры суставного сочленения, восстановления функций;
- при наличии болезней инфекционного происхождения прием антибиотиков, выбранных в зависимости от чувствительности к конкретному патологическому агенту — это особенно важно в лечении гнойных форм болезни;
- при выявлении аутоиммунного заболевания прием лекарств из группы кортикостероидов – они снижают скорость синтеза синовии на генетическом уровне;
- с целью обезболивания использование мазей, гелей местного действия – Кеторол, Диклофенак, Лорноксикам; их следует втирать непосредственно в место над накоплением синовиального секрета;
- прием или инъекции препаратов гормональной группы – Преднизолона, Метилпреднизолона, Триамцинолона, Дексаметазона;
- при гемартрозе прием кровеостанавливающих препаратов: прямо в суставное пространство вводят лекарство, способствующее свертыванию крови;
- при воспалениях неинфекционной этиологии применение согревающих, рассасывающих компрессов с Ихтиоловой мазью, Димексидом или как альтернатива сухое тепло по рецептам народной терапии.
Когда острое течение заболевания снято, врач назначает плановое реабилитационное лечение: ЛФК, массажи, физиотерапевтические процедуры.
Если консервативное лечение не приносит результатов, используются такие виды оперативного вмешательства:
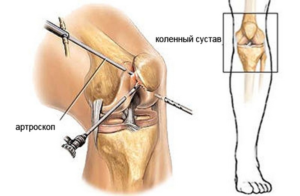
- Артроцентез – удаление жидкости из сустава посредством пункции, откачивания. В конце каждой подобной процедуры непосредственно в место прокола шприцами вводят антибиотические, антисептические препараты, чтобы снять воспаление. Цель откачки жидкости и инъекций – не давать межсуставному секрету опять накапливаться в пространствах коленного сочленения. Ногу надо забинтовать аптечными бинтами минимальной эластичности или наложить шину. После процедуры исключаются физические и двигательные нагрузки, в течение недели на колено ставят холодные компрессы.
- Артроскопия назначается в качестве экстренной помощи или в плановом порядке. Операцию проводят эндоскопом, посредством которого врач видит, как выглядят внутренние полости. Специальными инструментами в суставные полости вводятся противовоспалительные и кровеостанавливающие препараты.