Как лечить колено бегуна?
Вред бега для суставов. Что такое «колено бегуна»?
Будь вы начинающий бегун или опытный ветеран, ежедневно пробегающий 5 километров перед завтраком, вы наверняка слышали, что бег обязательно навредит вашим коленным суставам.
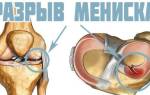
Это явление действительно распространено, так что в медицине даже появилось специальное название для него – Пателлофеморальный болевой синдром (ПФПС), или просто «колено бегуна».
Что такое колено бегуна?
ПФПС или синдром «колена бегуна» – специфический воспалительный процесс из-за спортивной травмы. Часто ей страдают профессиональные спортсмены: легкоатлеты, футболисты, баскетболисты и т.д. Однако заработать эту травму колена могут и бегуны-любители.
Начинается «колено бегуна» с постоянной ударной нагрузки на ноги и трения межсуставных дисков. Впоследствии достаточно одного неудачного движения, чтобы спровоцировать резкую боль.
Постепенно, если не обращать внимания на дискомфорт, начнет развиваться серьезный воспалительный процесс, который при отсутствии лечения меняет структуру коленного сустава. Если воспаление затрагивает хрящевую ткань, может возникнуть разрыв связок, либо хондромаляция надколенника (потеря эластичности). В результате колено теряет подвижность.
Как лечить колено бегуна?
У “колена бегуна” есть четыре стадии:
-
Боль и дискомфорт только при физических нагрузках (беге, приседаниях и т.д.);
Постоянная боль при ходьбе или сгибании колена;
Боль существенно увеличивается при каждом движении;
Необратимые изменения в структуре сустава, дегенеративные процессы в связках и хрящах, высокий риск разрыва крестообразных связок.
Лечение подбирается индивидуально в зависимости от тяжести болезни и чаще всего это комплексная терапия.
В первую очередь колену потребуется покой, перемещаться можно только с поддержкой – с тростью или на костылях. Связки при этом нужно обязательно держать в холоде и фиксировать плотной повязкой (бандажом). Больным с умеренным болевым синдромом рекомендован комплекс ЛФК под присмотром специалиста, однако, больное колено нельзя нагружать.
Медикаментозное лечение может быть разным, главным образом – это нестероидные противовоспалительные препараты внутреннего/местного применения (гели, мази и т.д.).
В запущенном случае, когда есть угроза разрыва связок, потребуется хирургическое вмешательство – артроскопия с иссечением мягких тканей, которые были поражены дегенеративными процессами. После этого потребуется длительный курс реабилитации, так что настоятельно рекомендуем не доводить свои колени до вмешательства хирурга.
Можно ли предотвратить синдром колена бегуна?
Бег – это действительно весьма травматичный вид спорта, который сопровождается ударными нагрузками на суставы. Поэтому всегда есть риск травмы или развития артрита в старости.
Но большинство проблем начинающих бегунов в том, что они просто бегают неправильно, говорит Минди Солкин (Mindy Solkin), персональный тренер и владелица The Running Center в Нью-Йорке.
Это может показаться смелым утверждением, однако, есть клинические исследования, которые его подтверждают. В США в июле 2013 года были опубликованы данные многолетнего исследования, которое проводилось среди 75 тысяч непрофессиональных бегунов разного возраста. Вопреки распространенному мнению у легкоатлетов-любителей были в гораздо меньшей степени выражены проявления артрита и остеоартроза коленных суставов, чем у их физически неактивных ровесников.
В результатах другого исследования, опубликованных в сентябре 2013 года, были получены аналогичные данные. Выводы ученых показали, что хоть негативное воздействие бега на суставы высоко, бегуны касаются земли реже, чем при ходьбе. По сути и простая прогулка неспешным шагом, и интенсивный бег создают одинаковую нагрузку на колени.
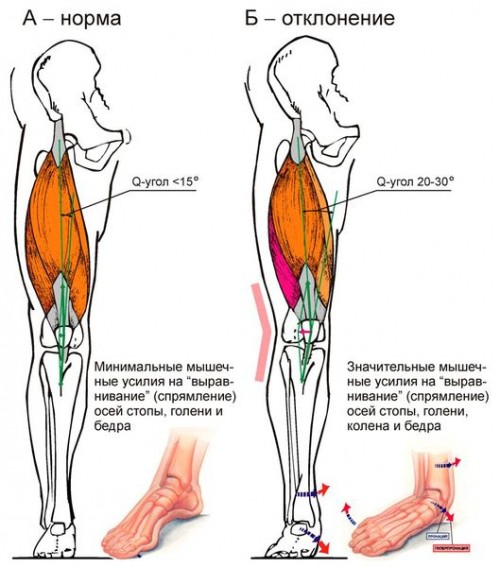
Почему же тогда легкоатлеты-любители так часто страдают от синдрома «колена бегуна»? «Я могу утверждать, что все происходит от неправильной техники, – говорит Минди Солкин. – Некоторые из этих проблем связаны с неправильной постановкой ног, другие просто с плохой физической формой. Если у вас лишний вес, или одна нога короче другой, или таз наклонен вперед – возможны любые проблемы с суставами».
Впрочем, Солкин утверждает, что «бегать может каждый, главное знать свои возможности». Таким образом предотвратить колено бегуна можно только, если у вас есть поставлена техника бега, нет каких-либо серьезных противопоказаний по опорно-двигательному аппарату и избыточного веса.
Как правильно бегать, чтобы не повредить колени
По статистике 80% людей, которые только-только начали выходить на пробежки, испытывают:
мышечные спазмы и боли;
дискомфорт в суставах (коленном и голеностопном).
неподходящий (избыточный) вес;
недостаточно хорошая разминка, разогрев мышц, суставов и связок;
неудобная/некачественная беговая обувь;
плохое покрытие беговой трассы.
Первое, что рекомендует эксперт бегунам-любителям, у которых начинают побаливать колени, пройти исследование биомеханики бега. Это специальный тест, который выявляет:
асимметрии в теле;
учитывает перенесенные травмы;
особенности индивидуальной техники.
В конечном итоге специалисты формируют специальный отчет, в котором указывают на недочеты и ошибки в технике бега, дают рекомендации по выбору обуви, или могут посоветовать хорошего врача, если есть серьезные противопоказания.
Плохая техника – это далеко не единственное, что помогает заработать «колено бегуна». Главная причина в том, что люди начинают бегать спонтанно. Это гарантировано приводит к перенапряжению мышц и дает нагрузку на связки и суставы, к которой они ещё не готовы. Однозначно не рекомендуется бегать:
людям с ожирением;
перенесшим серьезные травмы конечностей и позвоночника (разрыв связок, переломы, повреждения суставов и т.д.).
Начинайте с ходьбы и долгих прогулок в сочетании с диетой, пока не сбросите лишний вес, а затем постепенно переходите на умеренный бег трусцой. При этом тренируйтесь не чаще трех-четырех раз в неделю, чередуя дни бега с днями отдыха. И постоянно следите за ощущениями в ногах.
Как правильно выбрать кроссовки для бега
Ещё один быстрый путь к «колену бегуна» и травмам – это бегать в неправильной обуви по пересеченной местности или вовсе без обуви. Минди Солкин предостерегает от повального увлечения босым бегом или ультралегкими минималистичными кроссовками, которых сейчас полно на прилавках спортивных магазинов. «Десять лет назад такую обувь носили только спортсмены, при этом исключительно на стадионах со специальным покрытием, – говорит она. – Вам следует начинать с чего-то более крепкого и мягкого».
При подборе обуви для бега важно руководствоваться тремя критериями:
толщина подошвы и её эластичность;
перепад между пяткой и носком;
толщина кроссовок в передней части.
Для начинающих определенно подойдут высокие кроссовки на 10-мм подошве. Затем её можно постепенно уменьшать по мере того как мышцы и связки адаптируются к нагрузкам.
Ещё один запрет в списке Солкин звучит немного непривычно: не слушайте музыку во время бега. «Бегун должен настраиваться на свое тело, а не абстрагироваться от него. Когда слушаешь музыку, теряешь концентрацию и не сразу чувствуешь плохие сигналы», – отмечает эксперт.
Разумеется, можно соблюдать все меры предосторожности и все равно страдать от боли в коленях. Главное – сразу же прекратите пробежку, идите домой и приложите лёд. Если боль в коленях случилась один раз, это ещё можно списать на недостаточную растяжку или неудобные кроссовки. Однако, если она повторяется два-три раза подряд, это повод записаться на прием к травматологу.
Тейпирование колена бегуна
Если вы решили вернуться к тренировкам после травмы и реабилитации, то рекомендуется пользоваться специальными клейкими лентами для тейпирования.
Кинезиотейпирование – весьма распространенный вид профилактики травм. Эластичные ленты помогают:
-
исключить повторные повреждения, особенно при диагностированном колене бегуна;
достичь лечебного эффекта во время реабилитации, особенно если колено бегуна сопровождалось вывихом или растяжением связок.
Особенности лечения синдрома «колено бегуна»
«Колено бегуна» — разновидность спортивной травмы. Однако ее могут получить и непрофессиональные спортсмены. Кроме того, люди, которые много двигаются или связаны с родом физических нагрузок специфического характера, тоже подвержены риску развития дегенеративных процессов в суставе. Такое название патология получила из-за того, что чаще всего она развивается у бегунов, футболистов. Причины травмы разные, но в любом из случаев осложнения начинаются с воспалительного процесса, который провоцирует более серьезные изменения в структуре сустава.
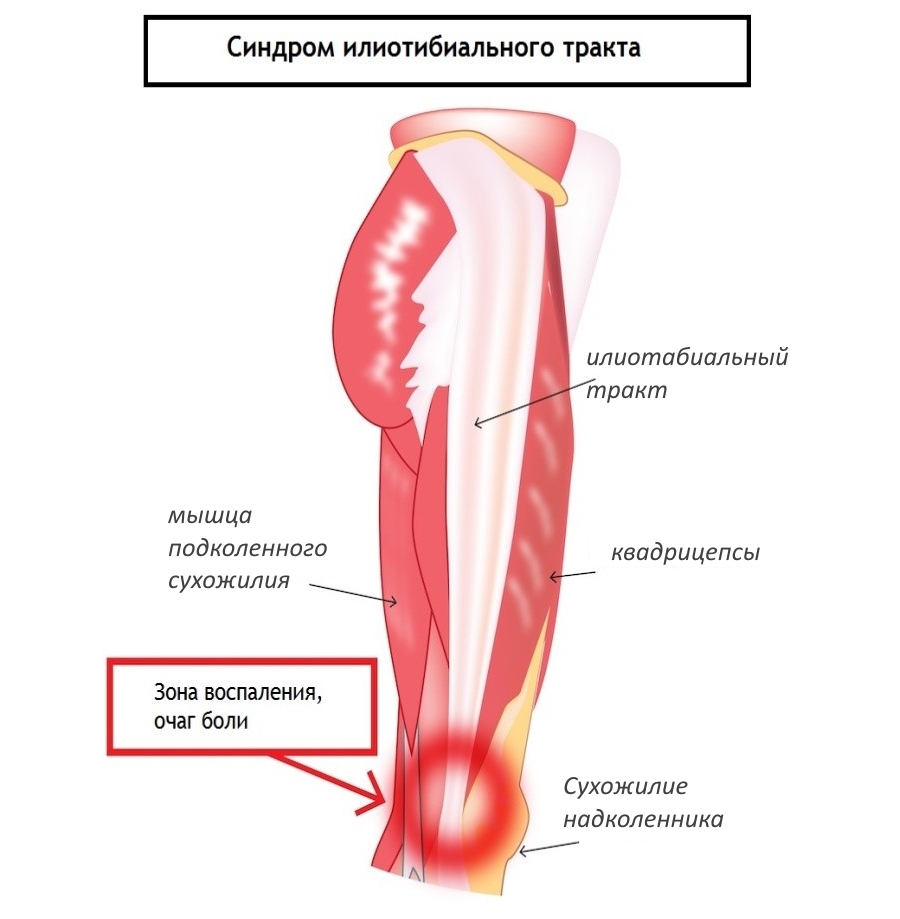

Подробнее о заболевании, причины развития
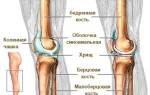
Данная патология имеет официальное название в медицине — илиотибиальный синдром связок.
Провоцирует это состояние интенсивное и регулярное трение. Часто патология развивается под воздействием внезапной и довольно сильной нагрузки. Если интересно, что такое синдром колена бегуна, следует знать, что при этом повреждается хрящевая ткань сустава. В результате возникает трение между пораженными участками хряща и кости.
Патологический процесс в структуре коленного сустава может развиваться по-разному. Например, если нарушается целостность хряща, происходит разрыв связок. Под воздействием интенсивных и регулярных нагрузок развивается воспалительный процесс в подвздошно-большеберцовом тракте, а еще хондромаляция надколенника. Последняя из патологий характеризуется размягчением тканей хряща, при этом они теряют эластичность, что сильно сказывается на подвижности сустава.


Причины, способствующие развитию патологии:
- избыточная нагрузка на мягкие и твердые ткани коленного сустава, что отмечается при профессиональной деятельности разного рода: спорт, работа и т. п.;
- травмы, ушибы в результате падения или неправильного выполнения упражнений;
- врожденные патологии, например X-образная деформация нижних конечностей;
- обувь на высоком каблуке;
- изменения в позвоночном стволе, например патологические изгибы при сколиозе;
- инфекционные болезни, которые в первую очередь обычно поражают ослабленные участки организма;
- хронические заболевания сустава, связанные с дегенеративными и дистрофическими процессами, происходящими в мягких или твердых тканях, например артрит, артроз;
- недостаток питательных веществ, что может привести к потере свойств мягкими тканями сустава;
- аллергические реакции;
- гипотония мышц нижних конечностей.

Стадии заболевания и симптомы
Патологическое состояние развивается постепенно. Симптомы на каждом этапе меняются, интенсивность их проявления возрастает. Выделяют несколько стадий:
- Первая. При этом появляется боль. Дискомфорт ощущается при физических нагрузках и проходит, если пораженный сустав оставить на некоторое время в состоянии покоя.
- Вторая. В данном случае боль не покидает пациента. Неприятные ощущения возникают не только под воздействием нагрузок, но и во время отдыха.
- Третья. Интенсивность боли существенно увеличивается. Такое состояние требует применения анальгетиков и восстановительной терапии.
- Четвертая. При этом происходят необратимые изменения в структуре сустава. Возрастает риск разрыва связок. В хрящевых и мягких тканях развиваются дегенеративные процессы.


Болевые ощущения локализуются в области коленного сустава — по его наружной стороне. Из-за этого исключается возможность продолжать активный образ жизни. Если не лечить заболевание, снижается подвижность сустава. Учитывая, что патология развивается на фоне воспалительного процесса, может покраснеть кожа в области колена, появляется отечность.
Когда врач проводит внешний осмотр, обнаруживается бугристость кости. На участке, где связка соединяется с твердыми тканями, образуется опухолеобразный нарост. Похрустывание в суставе — еще один признак данного патологического состояния.
Диагностика и лечение
Исследование колена может проводиться разными способами:
- УЗИ;
- МРТ;
- рентгенография.
В каждом из случаев есть свои преимущества и недостатки. Основные методики диагностики при синдроме колена бегуна: внешний осмотр, сбор анамнеза. Чтобы исключить развитие других заболеваний, делают рентгенографию, оценивают состояние колена на основании результатов исследований по методу МРТ. Ультразвук — наименее подходящий способ в данном случае.
Лечение должно быть комплексным:


- К пораженному суставу прикладывают холод. При синдроме колена бегуна запрещено воздействовать на связки теплом, поэтому ни сауну, ни баню посещать не рекомендуется. Исключают любые физические нагрузки. Перемещаться в таком состоянии можно только с тростью или же на костылях. Во время отдыха коленный сустав необходимо расположить на возвышении.
- Используется фиксирующая повязка, бандаж. Такая мера позволяет исключить вероятность неправильной постановки сустава.
- В период обострения заболевания рекомендован покой. На начальном этапе развития патологии допускается чередование воздействия умеренной нагрузки на сустав и отдыха.
- Рекомендуется делать упражнения статичного характера. При этом исключается нагрузка, а лишь разрабатываются мягкие ткани. ЛФК (лечебную физкультуру) должен проводить специалист. Он покажет несложные упражнения, которые можно будет в дальнейшем выполнять в домашних условиях.
- Медикаментозное лечение. В данном случае препараты нестероидной группы снимают воспаление, болевые ощущения. Они могут быть наружного/внутреннего применения: гель, мазь, крем, таблетки.
- Хирургическое вмешательство. Действенный метод — артроскопия. Он реализуется посредством артроскопа, который вводится в полость сустава. С помощью микро-видеокамеры изучается его состояние. При необходимости производится иссечение пораженных мягких тканей, в которых развиваются дегенеративные процессы.


Применяют и домашние средства. Снимает боль смесь на основе камфоры и горчицы (по 50 г), водки (1/2 ст.) и 1 сырого куриного белка. Компоненты объединяют, предварительно взбив белок до образования густой пены, и растирают смесь по поверхности кожных покровов. Лекарство наносят перед сном и оставляют на ночь. Утром его необходимо смыть.
Профилактика
После окончания курса лечения важно не допустить повторения развития такой патологии. Учитывая, что основным фактором, способствующим появлению синдрома колена бегуна, является избыточная нагрузка, важно пересмотреть график тренировок.
Профилактика подразумевает необходимость выбора правильной обуви. Даже неподходящие кроссовки могут привести к появлению патологий в структуре сустава, что обусловлено возникновением компенсаторных движений, которые провоцируют неправильное перераспределение нагрузок на стопу.


Целесообразно пересмотреть план разминки перед пробежкой. Особое внимание уделяют растяжке внешней стороны ноги.
Если патология была вызвана травмой, то в будущем необходимо выполнять тейпирование колена бегуна. Это процедура позволяет реализовать одновременно 2 функции: терапевтическую и профилактическую. В данном случае на пораженный участок накладывают специальный пластырь (тейп-ленту). Он не ограничивает движения, способствует нормализации ряда процессов в суставе:
- ускоряет регенерацию тканей;
- улучшает циркуляцию крови;
- купирует боль;
- не дает развиваться отеку;
- поддерживает связки во время воздействия нагрузок;
- помогает правильно выполнять движения.


Тейп-лента характеризуется влагостойкими качествами. Кроме того, она прочно сцепляется с кожными покровами и будет надежно защищать некогда поврежденный сустав от повторного травмирования.
Лучше не ходить на каблуках, а еще исправить осанку. Если не устранить перекос костей, их неправильная постановка может вскоре привести к повторному развитию патологического процесса под названием синдром колена бегуна.
У Бареллы «колено бегуна» – что это такое? И когда он вернется?
От редакции: вы в блоге «Недоэкспертное мнение». Во-первых, это медицинская территория Трибуны, а во-вторых, один из самых классных блогов Трибуны. Автор пишет часто и всегда по делу. Не жалейте плюсов и комментируйте.
Текст подготовлен для regista.one
В концовке первого тайма матча с «Торино» полузащитник «Интера» Николо Барелла неудачно сыграл пяткой и покинул в слезах поле, держась за колено. Что же случилось с юным дарованием «черно-синих»?
Официальный диагноз уже известен – хондромаляция, он же «колено прыгуна», он же «runner knee», он же «пателлофеморальный болевой синдром».
Механизм травмы


Сам эпизод ничего критичного из себя не представлял – по механике он вряд ли тянул на серьезную травму, даже на повторе сказать точно, что случилось, было сложно. После нескольких тестов, проведенных на месте, в отсутствии травмы связок убедились и врачи «Интера», так как механизм получения травмы может не всегда красноречиво сказать о ее характере.


Скорее всего, в результате рывка, неосторожного движения, неправильной постановки ноги, либо всех этих факторов вместе, возникло смещение надколенника, и, возможно, его соударение с поверхностью кости. Что в результате стало причиной повреждения хряща надколенника.


В целом к причинам заболевания можно отнести:
- острую травму;
- повторяющиеся травмы коленного сустава разной локализации в т.ч. костей, образующих его;
- регулярные высокие нагрузки на сустав;
- нарушения баланса силы между группами мышц, воздействующих на сустав (гипертонус одних, слабость других);
- аномалии развития структур, образующих сустав;
- патологии хрящевой ткани.
В результате воздействия этих факторов хрящевая ткань надколенника и суставной поверхности начинает деформироваться и/или истончаться, оголяя кость, что и провоцирует воспаление и сильные боли.
Даже названия этого заболевания говорят нам сами о патогенезе, симптомах и основной группе риска: хондромаляция – с латыни «разрушение хряща», пателлофеморальный болевой синдром ( пателла – надколенник, феморальный – бедренный), а прыгуна или бегуна – не важно , главное суть: группа риска – спортсмены, чей вид спорта сопряжен с большой нагрузкой на коленный сустав, а что как не колено страдает больше всего у бегунов и прыгунов, а про колени футболистов, я думаю, можно даже не говорить.
Механизм развития


Существует четыре стадии (степени) заболевания:
I. Начальные изменения. На поверхности хряща появляются уплотнения, области размягчения, не вызывающие боль, однако при нагрузке может появляться чувство дискомфорта. Боль может появляться при пальпации сустава или надавливании на надколенник.
II. Дефект начинает увеличиваться в размерах, появляются щели около 1 см, но не достигающие субхондральной поверхности кости – хрящ продолжает истончаться, но кость все еще не оголена. Боль появляется при нагрузке, не проходит некоторое время в покое, есть признаки воспаления.
III. Дефект более 1,5 см с участками истончения, достигающими кости. Боль постоянна, значительно усиливается при нагрузке, движения могут происходить с характерным «хрустом» – крепитацией, вызванной трением кости о кость.
Барелла сам говорил: «Я слышал хруст». Это может быть звуком, сопровождающим повреждение хряща, что характерно для острой травмы.
IV. Оголенная поверхность кости. Резко выраженная боль. Настолько, что теряется явная связь с нагрузкой.
Лечение
Зачастую – оперативное, так как хрящ питается опосредованно, через надкостницу, и полноценно восстановить его без вмешательства – сложно. Также операция носит и диагностический характер – при выраженном воспалении сложно понять объем повреждения хряща .На ранних стадиях заболевания (1-2) артроскопия направлена на удаление наростов и лаваж (промывание) суставной поверхности. Это позволяет снять воспаление и убрать провоцирующие факторы. На более поздних используется пластика – дефект закрывают трансплантатом*.
*Если вам интересен ход операции, то можно погуглить «arthroscopic chondroplasty patella», так как техники операции зачастую авторские, а значит – защищены авторским правом. На русском языке все, к сожалению, имеет довольно устаревший вид
Реабилитация


Если мы говорим о случаях острой травмы, как в ситуации с Бареллой, то, во-первых, речь, скорее всего, о 3-4 стадии, а во-вторых, стоит придерживаться алгоритма POLICE в лечении острой травмы.
P – Protection (защита) – в первые сутки травмированную конечность разгружают и иммобилизуют.
OL – Optimal Loading (оптимальная нагрузка) — это относится уже к реабилитации, когда диагноз известен, лечение проведено, и нужно максимально быстро возвращать нагрузку на повреждённую конечность, но optimal здесь не просто так, нагрузка должна быть постепенной и адекватной . Зачастую все начинается с массажа и пассивных движений (без усилий, их выполняет массажист или врач). Самое главное при реабилитации – не работать через боль или сопротивление.
I – Ice (лед) – давно доказана эффективность применения льда для снижения явлений воспаления (боли и отека в первую очередь).
C – compression (сдавление) – применяется с той же целью – ускорить отток лимфы и венозной крови, дабы устранить отек и в целом.
E – elevation (подъем) – пораженную конечность поднимают, чтобы воспрепятствовать застойным явлениям в нижних конечностях и, опять же, ускорить устранение отека.
Упражнения же в основном имеют две задачи: первая – восстановление мышечной силы, дабы укрепить и стабилизировать колено, а вторая – восстановить объем движений.


Основной проблемой является дополнительное ограничение уровня нагрузки, связанное не только с двумя вышеуказанными причинами, но и самим фактом операции на хряще – его восстановление происходит довольно длительное время, это дополнительно ограничивает объем возможных нагрузок – пациент может уже и не испытывать дискомфорта, но спровоцировать возвращение боли и воспаления.
Возвращение в спорт
Сроки восстановления индивидуальны для каждого отдельно взятого случая, все зависит от серьезности повреждения, объема вмешательства, а также от того, затронуты ли другие структуры. На мой взгляд, Барелла выбыл не менее чем на 1,5-2 месяца, однако точно сказать сложно.Пока можно утверждать: выбыл он до начала 2020 года; в весенней части еврокубков «Интеру» итальянец поможет даже в самом тяжелом случае.