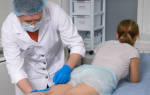
Острая боль в ноге от бедра до стопы
Боль в ноге от бедра до стопы
Краткое содержание: Боль в ноге от бедра до стопы называется ишиасом, так как возникает при защемлении седалищного нерва. В 95% случаев причиной данного состояния является грыжа диска поясничного отдела позвоночника. При появлении подобного симптома необходимо обратиться к врачу и сделать МРТ.
боль в ноге от бедра до стопы, ишиас.
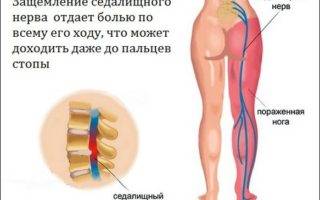
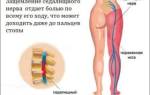
Боль в ноге, спускающаяся до самой стопы – симптом, который часто встречается у наших пациентов с диагностированными заболеваниями позвоночника. В медицинской литературе такое сочетание симптомов называется “ишиасом”. Ишиас – это термин, включающий любую болевую симптоматику, вызванную раздражением седалищного нерва. Всё, что раздражает этот нерв, может стать причиной боли, по степени интенсивности варьирующейся от умеренной до сильной. Обычно боль в ноге связана со сдавлением нервного корешка в поясничном отделе позвоночника. Часто термин “ишиас” смешивают с болью в позвоночнике. Тем не менее, ишиас не ограничивается только позвоночником.
Седалищный нерв – самый длинный и самый широкий нерв нашего тела. Он начинается в пояснице, проходит через ягодицы и спускается к ногам, заканчиваясь чуть ниже колена. Этот нерв контролирует несколько мышц голени и обеспечивается чувствительность этой области.
На самом деле, ишиас – это не заболевание как таковое, а комплекс симптомов, указывающих на защемление седалищного нерва. Согласно английскому медицинскому словарю МедиЛексикон, ишиас означает “боль в пояснице и бедре, спускающаяся вниз по задней стороне бедра к ноге, которую изначально напрямую связывали с дисфункцией седалищного нерва (отсюда название: sciatic nerve (седалищный нерв), sciatica (ишиас)), но в настоящее время известно, что обычно такая боль вызвана межпозвонковой грыжей поясничного отдела позвоночника, сдавливающей нервный корешок, чаще всего, пятый поясничный (L5) или первый крестцовый (S1) корешки”.
Типы ишиаса
Различают два типа ишиаса:
Острый (краткосрочный)
Острый ишиас не всегда нуждается в профессиональном лечении. Симптомы могут быть облегчены безрецептурными обезболивающими препаратами, прикладыванием холода и тепла и упражнениями.
Хронический ишиас (длительный)
При хроническом ишиасе пациенту необходимо пройти диагностику и лечение. Сделайте МРТ поясничного отдела позвоночника, чтобы разобраться с тем, что вызывает ущемление седалищного нерва.
Острая форма ишиаса длится от 4 до 8 недель.
Причины
Ишиас является стандартным симптомом нескольких различных медицинских состояний, самым распространённым из которых является грыжа межпозвонкового диска.
Позвоночный столб состоит из трёх частей:
- позвонков (костей позвоночника, защищающих нервы);
- нервов;
- межпозвонковых дисков.
Грыжа межпозвонкового диска возникает в том случае, когда часть мягкого гелеобразного содержимого диска (пульпозного ядра) прорывается через фиброзную оболочку диска (фиброзное кольцо). Дисковое содержимое сдавливает седалищный нерв, что приводит к возникновению болевого синдрома.
Диск состоит из прочной эластичной ткани (хряща), выполняет функцию амортизатора трения, а также обеспечивает подвижность позвоночника. Между каждой парой позвонков расположен один межпозвонковый диск.
Другие причины ишиаса включают:
- стеноз позвоночного канала в поясничном отделе позвоночника – это сужение позвоночного канала в поясничного отделе, которое может привести к защемлению седалищного нерва;
- спондилолистез – состояние, при котором один из позвонков соскальзывает поверх другого, что может привести к защемлению седалищного нерва;
- опухоли позвоночника также могут привести к защемлению корешка седалищного нерва;
- инфекции позвоночника;
- травмы позвоночника;
- синдром конского хвоста – редкое опасное состояние, которое затрагивает нервы нижней части спинного мозга; требует немедленной медицинской помощи. Синдром конского хвоста может привести к перманентному повреждению нервов и даже параличу.
Во многих случаях выявить первопричину ишиаса не так уж и просто, так как всё, что потенциально может раздражать седалищный нерв, может быть причиной ишиаса.
Факторы риска
Факторы риска – это те факторы, которые повышают вероятность развития определённого заболевания или состояния. Например, курение повышает риск развития многих видов рака, поэтому курение является фактором риска развития раковых заболеваний.
Основные факторы риска развития ишиаса включают:
- возраст. Из-за дегенеративных процессов в дисках люди в возрасте от 30 лет имеют повышенный риск развития ишиаса;
- профессия. Работа, требующая постоянной физической нагрузки, связанной с поднятием и переноской тяжёлых предметов;
- сидячий образ жизни. Люди, которые постоянно сидят и не получают необходимую физическую нагрузку, больше предрасположены к появлению ишиаса.
Симптомы ишиаса
Основным симптомом ишиаса является стреляющая боль в любой области, иннервируемой седалищным нервом: от нижней поясничной области до пальцев стопы. Обычно боль ощущается только в одной ноге. Боль при ишиасе может варьироваться от умеренной болезненности до острой боли и сильного дискомфорта и ухудшается, если человек долго сидит.
Другие распространённые симптомы ишиаса включают:
- онемение в ноге по ходу нерва; Иногда онемение в одной части ноги может сопровождаться болью в другой;
- покалывания в ноге, стопе, пальцах стопы.
Диагностика
Ишиас всегда говорит о серьезной патологии, поэтому Вам необходимо обратиться к врачу.
Составление подробной истории болезни может помочь ускорить постановку диагноза. Врач может попросить Вас выполнить некоторые упражнения (уделяя пристальное внимание ногам, где проходит седалищный нерв). Если во время выполнения этих упражнений у Вас появляется стреляющая боль, отдающая в ногу, то это обычно указывает на ишиас.
Врач может назначить диагностические тесты, такие как рентген, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). Наиболее информативной диагностической процедурой является МРТ. С помощью МРТ можно создать детальные снимки не только костей позвоночника, но и его мягких тканей. Диагностические тесты применяются для определения причины ишиаса.
Лечение
Давайте рассмотрим варианты лечения для острой и хронической форм ишиаса.
Острый ишиас
В большинстве случаев острый ишиас хорошо отвечает на домашнее лечение, которое может включать:
- обезболивающие безрецептурные препараты облегчают симптомы боли. Нестероидные противовоспалительные препараты также часто применяются для снижения воспаления. Обезболивающие и противовоспалительные лекарственные средства дают кратковременный эффект и могут вызвать различные побочные эффекты, поэтому мы не рекомендуем принимать их на постоянной основе;
- выполнение упражнений (ходьба, лёгкая растяжка);
- прикладывание холодных или тёплых компрессов для уменьшения боли.
Во время лечения старайтесь оставаться активными.
Хронический ишиас
Лечение хронического ишиаса обычно включает комбинацию мер самопомощи и медицинского лечения:
- применение обезболивающих препаратов. Не стоит злоупотреблять лекарственными средствами и принимать их заранее. Старайтесь использовать обезболивающие только при острой боли;
- врач научит Вас упражнениям на укрепление мышц спины и улучшит её подвижность;
- вытяжение позвоночника. Безнагрузочное вытяжение позвоночника может быть рекомендовано людям с межпозвонковыми грыжами;
- различные виды массажа для снятия мышечного напряжения.
В некоторых случаях, если консервативные методы не принесли результата, или же пациенту угрожает стойкий неврологический дефицит, может быть показана операция на позвоночнике.
Самыми распространёнными типами операций являются:
- поясничная ламинэктомия (открытая декомпрессия) – это удаление небольшого фрагмента костной ткани позвонка над нервным корешком, а также части межпозвонкового диска;
- дискэктомия – частичное или полное удаление межпозвонковой грыжи.
В зависимости от причины ишиаса нейрохирург рассчитает соотношение риска и пользы в Вашем конкретном случае и предложит оптимальный вариант.
Не стоит забывать, что операции на позвоночнике нужно проводить только в крайнем случае, так как они часто лишь усугубляют заболевание и могут привести к необратимым осложнениям.
Предпочтение необходимо отдавать консервативному комплексному лечению. Например, мы отправляем на операцию не более 1% обратившихся к нам пациентов.
Профилактика ишиаса
В некоторых случаях невозможно предотвратить развитие ишиаса. Тем не менее, изменение образа жизни может снизить шанс его развития. Например, регулярные упражнения, направленные на укрепление мышц поясницы и брюшной полости, необходимы для выработки правильной осанки. Держите спину прямо, когда стоите или сидите, поднимайте тяжёлые предметы правильно, а также выберите подушку и матрас, которые поддерживают позвоночник.
Статья добавлена в Яндекс Вебмастер 2016-07-26 , 16:41.
Боль от бедра и по всей ноге до пятки: тянущая, ноющая, ломящая, сильная
Боль в ногах мешает пациентам полноценно жить и заниматься повседневными делами. Существует масса заболеваний, при развитии которых ногу тянет от бедра до пятки. При сильных болях, которые не стихают даже в состоянии покоя, необходимо как можно скорее проконсультироваться с врачом.
Причины боли в ноге
Болевой синдром в левой ноге может быть тревожным симптомом развития сахарного диабета, тромбоза или разрушения тазобедренного сочленения. Причинами боли в левой ноге от бедра до пятки стопы также могут быть: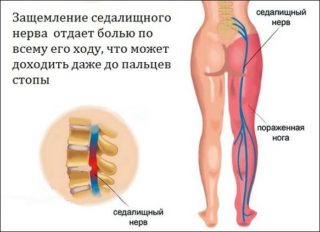
- Варикозное расширение вен. Это заболевание характеризуется появлением усталости даже после непродолжительной ходьбы, колющей боли в ноге в положении сидя и периодических судорог в икроножных мышцах. Тупая, тянущая боль при этом стихает, когда ноги находятся в горизонтальном положении.
- Облитерирующий атеросклероз. Основными симптомами развития заболевания являются нарастающий дискомфорт в мышцах нижних конечностей, боль и спазмы в икрах ног, периодические судороги. Ноги при этом отекают, могут ломить и ныть, а кожа на них становится сухой и шелушится.
- Коксартроз тазобедренного сочленения. Артрозу этого типа свойственно возникновение иррадиирущей боли в ногу от области паха до колена, перемежающейся хромоты и постепенной скованности двигательной активности. При коксартрозе болевой синдром увеличивается при попытке встать с постели и стихает, когда конечности находятся в горизонтальном положении.
Симптомы могут перемещаться на правую ногу, носить двухсторонний характер, если заболеванию подверглись обе конечности.
Факторы риска
К основным факторам риска, провоцирующим возникновение боли в левой ноге от бедра до стопы, являются: 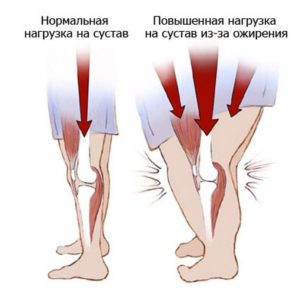
- возрастные изменения организма – ткани теряют свою эластичность и способность к регенерации;
- ожирение – лишний вес увеличивает нагрузку на позвоночник и нижние конечности, выполняющие роль своеобразного амортизатора;
- профессиональная деятельность – работа, связанная с чрезмерными физическими нагрузками или длительным пребыванием в сидячем положении, часто становится причиной развития ишиаса;
- занятие потенциально опасными видами спорта – тренировки и чрезмерные физические нагрузки приводят к повреждениям связок и сухожилий;
- малоподвижный образ жизни – отсутствие физической активности и нагрузок приводит к атрофии мышц и нарушению двигательных функций сустава.
На возникновение боли в ноге от бедра до щиколотки влияет также и сахарный диабет. Из-за нарушения обменных процессов это заболевание повышает вероятность повреждения нервов.
Характер болевых ощущений
В зависимости от заболевания, провоцирующего дискомфорт, боль в левой ноге может быть:
Локализация болевого синдрома также зависит от специфики заболевания.
Когда стоит обратиться к врачу
Консультация специалиста необходима, если:
- боль чувствуется в ноге с самого утра;
- на конечность больно становиться, особенно сразу после пробуждения;
- дискомфорт ощущается постоянно, даже в состоянии покоя;
- боль беспокоит во время ходьбы;
- присутствует прочая тревожная симптоматика: отеки, гематомы, покраснение кожи, повышение местной температуры.
Хотя бы одно из вышеперечисленных состояний должно стать причиной немедленного обращения к врачу.
Диагностика
 Первоначально нужно посетить несколько специалистов, чтобы определить причину тянущей боли от бедра и по всей левой ноге. Обязательно необходима консультация таких врачей:
Первоначально нужно посетить несколько специалистов, чтобы определить причину тянущей боли от бедра и по всей левой ноге. Обязательно необходима консультация таких врачей:
- травматолога для исключения связи болезненных ощущений с ранее полученными травмами;
- хирурга для проверки состояния сосудов ног и исключения вероятности развития варикозного расширения вен;
- ревматолога для анализа состояния суставов;
Определившись со специалистом, который будет проводить дальнейшее лечение, назначается несколько клинических анализов:
- общий и биохимический анализ крови и мочи;
- анализ водно-электролитного баланса;
- кровь на сахар;
- анализ на ревматизм;
- пункционная биопсия кости и суставной жидкости.
Кроме этого врач направляет пациента на УЗИ, рентгеновское исследование, МРТ или КТ. Полученные результаты помогут специалисту определить причину возникновения боли и назначить грамотное соответствующее лечение.
Первая помощь при болях в ногах в домашних условиях
 Если визит к врачу по какой-то причине откладывается, снять болевой синдром помогут следующие советы:
Если визит к врачу по какой-то причине откладывается, снять болевой синдром помогут следующие советы:
- после работы или выполнения повседневных дел обязательно нужно прилечь, причем таким образом, чтобы ноги находились на возвышенности;
- делать ванночки для ног с морской солью или отварами трав, чтобы снять усталость и улучшить кровообращение;
- носить удобную обувь, отказаться от тесного узкого белья и одежды.
Для облегчения боли в домашних условиях прекрасно подходит массаж стоп. Даже если движения будут выполняться не специалистом, а близкими людьми, такие манипуляции помогут расслабиться и уменьшить неприятные ощущения.
При сильной боли можно выпить обезболивающее средство, однако увлекаться самолечением не стоит. Такие препараты имеют массу противопоказаний и могут существенно усугубить состояние пациента.
Лечение болей в конечностях
В зависимости от факторов, провоцирующих боль, и степени тяжести заболевания лечение может быть консервативным или оперативным.
При консервативной медикаментозной терапии назначаются такие препараты:
- анальгетики и анестетики;
- нестероидные противовоспалительные средства;
- согревающие мази и гели;
- хондропротекторы;
- миорелаксанты;
- антибиотики при развитии инфекционного заболевания;
- медикаменты, улучшающие микроциркуляцию крови.
Кроме этого, врач может назначить прием витаминных комплексов для повышения иммунитета и общего укрепления организма.
При запущенности заболевания или неэффективности медикаментозного лечения назначается оперативное вмешательство. Во время операции хирург высвободит защемленный нерв, удалит пораженные болезнью ткани или заменит все сочленение или его часть искусственным протезом.
Физиопроцедуры и ЛФК
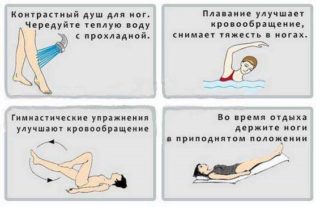 Наряду с медикаментозным лечением применяется физиотерапия. Процедуры способствуют восстановлению кровообращения, стимулированию обменных процессов в тканях, устранению воспаления и снятию боли. Наиболее популярные методы:
Наряду с медикаментозным лечением применяется физиотерапия. Процедуры способствуют восстановлению кровообращения, стимулированию обменных процессов в тканях, устранению воспаления и снятию боли. Наиболее популярные методы:
- электорофорез;
- магнитотерапия;
- лазеротерапия;
- УВЧ;
- дарсонвализация;
- грязевые ванны.
При дискомфорте в ноге от бедра до щиколотки назначается также лечебная гимнастика. Комплекс упражнений подбирается индивидуально для каждого пациента в зависимости от специфики заболевания и индивидуальных особенностей организма больного.
Лечебная физкультура снимает боль в ногах и способствует быстрому восстановлению двигательной активности. Гимнастика полезна для профилактики заболеваний ног и для периода реабилитации. Упражнения помогают сохранить подвижность суставов, а также эластичность мышц и связок.
Возможные осложнения
Любое заболевание проще вылечить на начальных стадиях его развития, поэтому к врачу следует обратиться при малейшем проявлении дискомфорта в ноге или тазобедренном суставе. Чем дольше пациент будет откладывать визит к специалисту, тем более длительным и дорогостоящим может быть лечение. Запущенные случаи могут привести к появлению хромоты, потере двигательной активности, замене сустава или его части на эндопротез и даже к инвалидности.
При болях в левой ноге от бедра до стопы важно своевременно выяснить причину и назначить корректное лечение. Дискомфорт в этой области может сигнализировать о нарушении обменных процессов в организме, развитии дисфункции печени и почек. Облегчить состояние можно в домашних условиях, используя рецепты народной медицины и обезболивающие мази.
Боль в ноге от бедра до стопы

Нижние конечности человека подвержены значительным ежедневным нагрузкам. Долгое стояние, тяжелая работа, хождение на каблуках, регулярное преодоление больших расстояний — все это чревато травмами и патологиями. Нередко возникает боль в ноге от бедра до стопы. Она может появляться как после тяжелых физических нагрузок, так и в состоянии покоя. Иногда боль пронизывает ногу сразу после пробуждения. Очень часто такие проявления сопровождаются онемением и скованностью движений. При первых проявлениях болевых ощущений стоит посетить больницу для предотвращения тяжелых осложнений.
Причины боли в ноге от бедра до стопы
Медицине известно множество источников дискомфорта в области нижних конечностей. Чаще всего его провоцирует защемление седалищного нерва. В медицинской терминологии это заболевание называется «ишиас» — воспаление, признаками, которого являются боль в пояснично-крестцовом отделе, иррадиирущая в нижнюю конечность. При сдавливании самого крупного в человеческом организме нерва ощущения варьируются от слабых, едва ощутимых, до невыносимых, лишающих человека возможности нормально передвигаться. Это зависит от степени защемления. Причинами боли в ноге от бедра до стопы в таком случае выступают такие факторы:

- остеохондроз;
- инфекционные заболевания, которые оказывают влияние на нервную систему, такие как туберкулез, опоясывающий герпес, бруцеллез;
- межпозвоночная грыжа;
- спондилолистез;
- инфекционно-аллергические заболевания;
- сильное переохлаждение;
- сахарный диабет.
К этому списку причин можно добавить опухоли позвоночника и нарушение обмена веществ или кровообращения. Кроме того, женщины, находящиеся на третьем триместре беременности, часто страдают от защемления седалищного нерва. Это обусловлено тем, что матка, увеличиваясь в размерах, оказывает давление на соседние внутренние органы, кости таза, нервные стволы и сосуды.
Диагностика
Чтобы как можно быстрее вылечить ишиалгию, нужно своевременно пройти обследование. Современной медицине известно множество методов диагностики боли в ноге, распространяющейся от бедра до стопы. К самым эффективным относятся:
| Методика диагностики | Время | Точность |
|---|---|---|
| Рентгенография тазобедренного сустава | 10 минут | 50-60 %. |
| УЗИ органов малого таза | 30 минут | 30-60 % |
| КТ или МРТ тазобедренного сустава | 20 минут | 96% |
Также врач обязательно оценит кожную чувствительность. При помощи медицинского молоточка будет установлено, в каком состоянии находятся рефлексы. Эти манипуляции позволят выявить степень поражения нервной системы.
Какой врач лечит боли в ноге от бедра до стопы?
При первых же проявлениях боли в ноге от бедра до стопы следует обращаться:
Он направит на обследование, которое поможет установить причину ее возникновения. Также этот специалист проведет осмотр и поинтересуется:

- Как давно стали беспокоить симптомы?
- Это первый случай или рецидив?
- В какое время суток ощущения усиливаются?
- Где сконцентрирована боль, распространяется ли она в поясницу?
Исходя из полученных ответов, врач выскажет свои предположения касательно причины неприятных ощущений.Для уточнения диагноза он назначит инструментальные методы диагностики и лабораторные анализы. После того как будут получены результаты, терапевт выпишет направление на прием к врачу более узкой специализации:
- невропатологу;
- вертеброневрологу
В некоторых ситуациях может потребоваться консультация онколога. Это необходимо, если на обследовании были выявлены злокачественные или доброкачественные новообразования в позвоночнике.
Лечение боли от бедра до стопы
Методику борьбы с недугом могут разрабатывать сразу несколько врачей. Все терапевтические мероприятия направлены в первую очередь на то, чтобы высвободить защемленный седалищный нерв и устранить воспалительный процесс в нем. Кроме того, необходимо привести в порядок мышечный тонус и повысить двигательную активность. Для этого потребуются:
- медикаменты;
- механотерапия;
- ЛФК;
- физиотерапия;
- средства народной медицины.
Медикаментозные препараты могут быть общего действия или местного. Они обычно направлены на устранение боли и снятие воспаления. В последнее время широкое распространение получили мази с согревающим эффектом. Кроме того, большую роль в достижении положительного результата играет выполнение специальных гимнастических упражнений. Они ориентированы на вытягивание позвоночника и высвобождение сдавленного нерва. Если консервативные методы лечения не помогают, то прибегают к хирургическому вмешательству. В ходе операции расширяют просвет, в котором оказался защемленный нерв.Однако такой способ применяют лишь в крайних случаях.